Hvad er en discusprolaps?
Rygsøjlen består af ryghvirvler. Mellem hver hvirvel sidder en bruskskive (discusskive), der fungerer som en slags støddæmper. Uden disse ville rygsøjlen bare være en ubevægelig pind, ude af stand til at lave komplekse bevægelser i alle retninger. Bruskskiven har en blød gelémasse som kerne, der bliver holdt på plads af ca. 60 ydre ringe, der fungerer ligesom lagene i et løg.
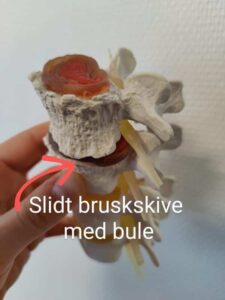
Med tiden kan nogle af disse ringe blive skrøbelige og danne revner og sprækker. Derved kan gelékernen begynde at bule ud igennem ringene. Buler er hyppigst i nedre lænd, næsthyppigst i nedre del af nakken.
Buler den ud foran (mod navlen eller adamsæblet) påvirker den sjældent strukturer, der generer. Buler den derimod bagud mod ryggen og nakken, typisk mod højre el. venstre (et stærkt ledbånd forhindrer den ofte i, at bule direkte bagud i midten) kan den risikere at klemme en nerve – og dette sker langt fra altid. Dvs. der opstår fysisk kontakt mellem bruskskivemateriale og selve nerveroden.

”Discus-kollaps?”
Buler den lidt, så kaldes bulen en discus-protrusion, buler den meget, så kaldes den discus-prolaps. Ordet er altså et spørgsmål om terminologi ift. bruskskivens længde og bredde målt på MR-scanningsbilleder og handler fx ikke om ’kollaps’ af strukturer, som ordet ofte forveksles med. Udsagnsordet ’at prolabere’ betyder at bule. Det er ofte kun de store buler, der kommer helt ud og klemmer nerver. Dvs. man kan godt have en bule, uden at den nødvendigvis er et problem for nerven.
Det fungerer ligesom at klemme på en haveslange – trykket falder og strålen bliver mindre. Det svarer til, at nerven får svært ved at sende signaler ud i tæer eller fingre. Derfor oplever mange patienter med prolapssmerter ofte snurren / stikken / prikkende / sovende fornemmelse helt ud i bestemte tæer eller fingre. Dette er bl.a. nogle af de symptomer, der får lægen / kiropraktoren til at stille diagnosen ’discusprolaps’.
Hvor lang tid tager det?
Buler på bruskskiven heler ofte op af sig selv, ligesom et sår. Når man topper smertemæssigt, vil man ofte være tilbage på status quo efter ca. 4-8 uger. Immunforsvaret sender oprydningsceller til området og de begynder at ’spise’ bruskskiven, da de intuitivt véd, at ”her er noget, der buler et sted, hvor det ikke skal være”. Et år efter starten af symptomerne, kan man ofte ikke længere identificere bulen på en MR-scanning.
Når oprydningsceller koncentrerer sig i stor antal omkring bruskskiven og nerveroden, så trækkes der væske med, dvs. det ’hæver’. Dette får trykket omkring nerveroden til at stige, og læger anslår at denne oprydningsproces med alt det forandrede kemi omkring nerven, formentlig er årsag til en stor del af de smerter, der opleves i forbindelse med prolapssymptomer.
Behandling
Ved behandling hos fx kiropraktor behandler man altså ikke selve prolapsen – den skal have tid til at hele op af sig selv. De spændinger, der opstår i muskler og led rundt omkring et ømt prolapsområde, er i sig selv årsag til mange smerter. Disse kan ofte holdes nede med behandling eller speciel smertestillende medicin fra egen læge (panodil og morfin virker ofte ikke på disse smerter).
Hos kiropraktoren er der skræddersyet specielle forløb til prolapspatienter. Der er desuden ekstra tilskud til behandlingen, da den nogle gange strækker sig over ca. 1-2 måneder. Fysisk aktivitet til smertegrænsen er vigtig samtidig med, at man skal forsøge at undgå at provokere de udstrålende smerter i arme og ben.
Hvilke faresignaler skal jeg være OBS på?
Ca. 5 % af patienter med voldsomme ben- eller armsmerter udvikler lammelser i arme og ben eller problemer med at gå på toilet normalt. Hvis ikke man kan komme af med vandet eller holde på afføring, så er der så kraftig tryk på nerven, at den risikerer at få varig skade. Så skal man reagere akut og kontakte sin læge / kiropraktor.
Man behøver som regel ingen MR-scanning for at stille diagnosen ’discusprolaps’. Lægen eller kiropraktoren stiller diagnosen ud fra din sygehistorie og en undersøgelse. Langt størstedelen af dem, der er mistænkt for, at have prolapssymptomer, bliver bedre af sig selv over tid, ofte hjulpet godt på vej af bl.a. råd/ vejledning, træning, smertestillende medicin, manuel behandling mm. Derfor behøver man ikke nødvendigvis være bange for disse symptomer, men det er vigtigt at rådføre sig med sin læge/ kiropraktor, for at blive guidet bedst mulig igennem forløbet.
Vil du vide mere? Søg fx på Sundhed.dk (borger): ’Diskusprolaps i lænderyggen’.
Artikel skrevet af:
Kenneth Lillelund Sørensen, kiropraktor
Kiropraktisk Klinik Holstebro-Struer
